Les modèles au cours du temps
Unité 3.3 : Plus près de la réalité clinique
Objectifs spécifiques
- Décrire le modèle de raisonnement mixte et centré sur le patient.
- Décrire d'autres types de raisonnement clinique.
1. Le modèle de raisonnement mixte
Vous savez maintenant comment distinguer le processus de raisonnement clinique analytique de celui qui est non analytique. Vous reconnaissez également qu'ils s'utilisent de manière distincte selon les différents contextes de soins, notamment en fonction du niveau de familiarité du professionnel de la santé avec le cas et de son degré d'expérience clinique. Toutefois, les auteurs notent qu'il peut être dangereux d'utiliser un processus diagnostique qui s'appuierait exclusivement sur le modèle de la reconnaissance de schèmes, donc sur un raisonnement clinique non analytique.
La plupart du temps, le raisonnement clinique ne résulte pas d'un seul processus de pensée (La mutuelle de la santé et du social, 2010). La complexité du raisonnement clinique et la diversité des situations cliniques forcent les cliniciens à adopter un modèle de raisonnement clinique plus souple. Ainsi, le processus de raisonnement mixte est très couramment pratiqué chez les professionnels de la santé (Pelaccia et al., 2011).
Quand c'est possible, il est donc préférable d'encourager les stagiaires à recourir au processus mixte de pensée, car leur rendement est supérieur à ceux qui utilisent un seul processus (Nendaz et al., 2005). Eva, Hatala, LeBlanc et Brooks (2007) affirment toutefois qu'il n'est pas tâche facile que de maintenir un équilibre entre ces deux modèles.
Le processus de raisonnement mixte associe...
- Des stratégies de raisonnement non analytique et analytique, c'est-à-dire qu'il est une combinaison du modèle de la reconnaissance de schèmes et du modèle hypothético-déductif.
Le processus de raisonnement mixte comporte...
- Une étape d'activation au cours de laquelle le professionnel de la santé propose hâtivement une hypothèse dès qu'il écoute le patient. Contrairement au raisonnement par reconnaissance de schèmes, cette proposition est une hypothèse, et non une certitude de sa part.
- Une étape de confirmation au cours de laquelle le professionnel de la santé utilise le modèle hypothético-déductif, c'est-à-dire qu'il examine le pour et le contre des nouvelles données pour déterminer s'il conserve ou rejette ses hypothèses. Il confirme alors si sa première hypothèse était la bonne.
2. Le modèle centré sur le patient
Nous avons parlé des modèles de reconnaissance de schèmes, hypothético-déductif et mixte. Maintenant, abordons le modèle centré sur le patient proposé par Higgs et Jones (2000). Il met en évidence plusieurs éléments que nous avons présentés jusqu'à maintenant.
Il reprend les trois composantes fondamentales du processus de raisonnement : connaissances, cognition et métacognition.
Le modèle biopsychosocial est un modèle qui s'inscrit bien dans l'approche de soins centrés sur le patient. Le schéma tient en compte le raisonnement clinique du professionnel, celui du patient et leur décision commune. La colonne de droite met en évidence l'importance de collaborer avec le patient dans le processus de décision clinique. Ce que le patient pense de son problème est aussi important que ce qu'en pense le professionnel. Il a été démontré que lorsque le patient avait une meilleure compréhension de sa condition, les interventions étaient plus efficaces et que son engagement dans le processus décisionnel le rendait plus responsable envers sa récupération (Higgs et al., 2008).
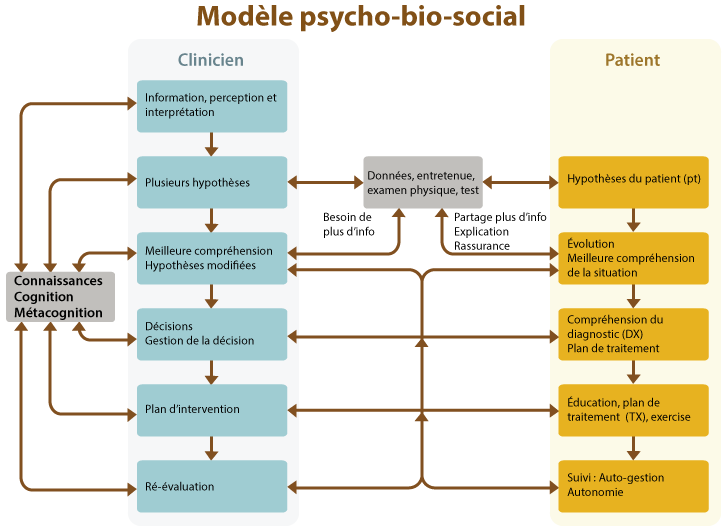
Traduction libre de Hiis et al., 2008, p. 24
Le modèle biopsychosocial est un modèle hypothético-déductif bonifié qui tient compte de tous les éléments du raisonnement clinique et qui inclut les données recueillies par le professionnel de la santé et l'avis du patient. Il est souvent utilisé en physiothérapie.
Le raisonnement collaboratif devient essentiel dans ce modèle, puisqu'il exige de tenir compte du patient et du contexte dans le processus de décision clinique. Le raisonnement collaboratif s'assure de l'implication du patient et se réfère à une décision prise conjointement avec ce dernier.
3. D'autres types de raisonnement
Nous avons déjà décrit quelques types de raisonnement, mais il en existe plusieurs autres. Fleming (1991) a tenté d'expliquer le processus de raisonnement clinique des ergothérapeutes, qui inclut l'aspect fonctionnel des patients dans l'environnement. Cela l'a amené à parler de raisonnement de différents types qui sont toujours actuels :
Procédural

Il s'agit d'un raisonnement organisé autour de l'application d'une séquence d'actions propres ou d'une procédure apprise, à une situation-type. La démarche à suivre pour une situation-type est retenue par le clinicien qui y aura recours lorsque se présenteront d'autres situations semblables. Autrement dit, devant un certain cas, un professionnel de la santé se souviendra des procédures associées à un traitement, par exemple pour des patients présentant des problèmes de performance fonctionnelle après une fracture de la hanche. Le professionnel applique directement ses connaissances théoriques selon la séquence suivante :
- Diagnostic
- Prescription
- Pronostic
Interactif

Il s'agit d'un raisonnement fondés sur l'interaction entre le clinicien et le patient au cours de laquelle le clinicien cherche davantage à comprendre le vécu du patient et à adapter le traitement en tenant compte de la charge émotive inhérente au vécu. Ce type de raisonnement implique le patient dans l'élaboration du traitement. Des buts et des stratégies sont conjointement établis. On y retrouve un langage d'action commun.
Conditionnel

Il s'agit d'un raisonnement d'anticipation de ce que sera l'état futur du patient. Le professionnel de la santé réfléchit aux succès et aux échecs suivant le raisonnement procédural et interactif. Puis, il anticipe les objectifs possibles et formule un pronostic.
Narratif

Il s'agit d'un raisonnement qui englobe les raisonnements de type procédural, interactif et conditionnel. Autrement dit, c'est l'habileté du professionnel de la santé de raconter l'histoire du patient, d'adapter le traitement à son environnement et à sa réalité sociale. À l'intérieur de ce type de raisonnement clinique, la thérapie est une micro-histoire dans la grande histoire du patient.
(Mattingly et Fleming, 1994 ; Edwards et al., 2004 ; White et Epson, cités par Edwards et Richardson, 2008 ; Mendez et Neufeld, 2003 ; Unsworth, 2011).
Plus récemment, on entend parler de raisonnement éthique et pragmatique (Higgs et al., 2008 ; Higgs et Jones, 2000). En voici de courtes descriptions de ces derniers.
Raisonnement éthique
Ce type de raisonnement permet d'entrevoir et de résoudre des dilemmes éthiques. Il s'accompagne de questions telles que : « Les décisions sont-elles moralement acceptables? », « Les décisions sont-elles économiquement acceptables? » ou « Pendant combien de temps devrait-on continuer un traitement qui ne donne pas de résultats? ».
Raisonnement pragmatique
Ce type de raisonnement dépend autant du contexte organisationnel, de l'environnement politique, de l'influence économique, que des aspects comme la motivation du clinicien. Le raisonnement pragmatique tient en compte tout ce qui entoure l'intervention. Le clinicien considère alors l'environnement de travail, les connaissances, les aptitudes et les valeurs personnelles ainsi que les ressources financières et sociales du patient.
Par exemple, est ce que les politiques du milieu permettent d'offrir des soins de qualité?
Téléchargez la version imprimable : Types de raisonnement (.pdf, 345 Ko).
4. Revisitons les concepts appris par une activité synthèse
Capsule vidéo : Le cas de monsieur Lebel
Écoutez la vidéo suivante, puis tentez de répondre aux questions de l'activité-synthèse. Lors de votre écoute, gardez en tête les modèles et les éléments clés du raisonnement clinique qui ont été vus précédemment.
Vous trouverez ici le verbatim de la capsule vidéo : Le cas de monsieur Lebel (.pdf, 63 Ko).
Activité-synthèse – Superviser le raisonnement clinique
Nous vous invitons maintenant à répondre à ces questions liées à la capsule vidéo. Cochez toutes les bonnes réponses.
Consultez la version imprimable de l'activité Superviser le raisonnement clinique (.pdf, 93 Ko).
